Virus Zika en México y maneras correctas para prevenir su incidencia
El virus del Zika, corresponde al género Flavivirus y la familia Flaviviridae, este virus es transmitido por vector (mosquitos) de la especie Aedes aegypti, éste mismo es el responsable de las enfermedades de Dengue y Chikungunya y fue descubierto por primera vez en Uganda en 1947, en el Bosque de Zika, por eso su nombre; y fue aislado por primera vez en monos Rhesus.
El primer caso reportado de Zika fue en 1954 en una región de Nigeria y para el año 2007 ya se tenían registros del primer brote del virus Zika en la Isla de Micronesia y posteriormente en la Polinesia Francesa en 2013. En América el primer caso confirmado fue el 3 de marzo de 2014, en Chile, en la Isla de Pascua específicamente. En el 2014 se estimaron cerca de 28 mil casos en todo el mundo y para el 2015, el virus afectó a toda América. Ese mismo año fue cuando se registraron los primeros casos de Zika en México y los estados en donde se tuvieron registros fueron Chiapas y Nuevo León.
Según datos epidemiológicos de la Subsecretaría de Prevención y Promoción de la Salud, se han reportado 29 casos de Zika en México, registrados hasta la semana 24 del presente año, siendo las siguientes entidades en donde se han registrado incidencias:
- Baja California Sur (3)
- Jalisco (1)
- Morelos (6)
- Nayarit (3)
- Oaxaca (7)
- Quintana Roo (2)
- San Luis Potosí (1)
- Sinaloa (3)
- Sonora (3)
Este virus se sigue encontrando y prevaleciendo en todo el mundo. En los países de Sudamérica se han reportado zonas endémicas, dentro de los cuales se destacan: Argentina, Brasil, Bolivia, Colombia, Ecuador, Guayana Francesa, Guyana, Paraguay, Perú, Surinam, y Venezuela.
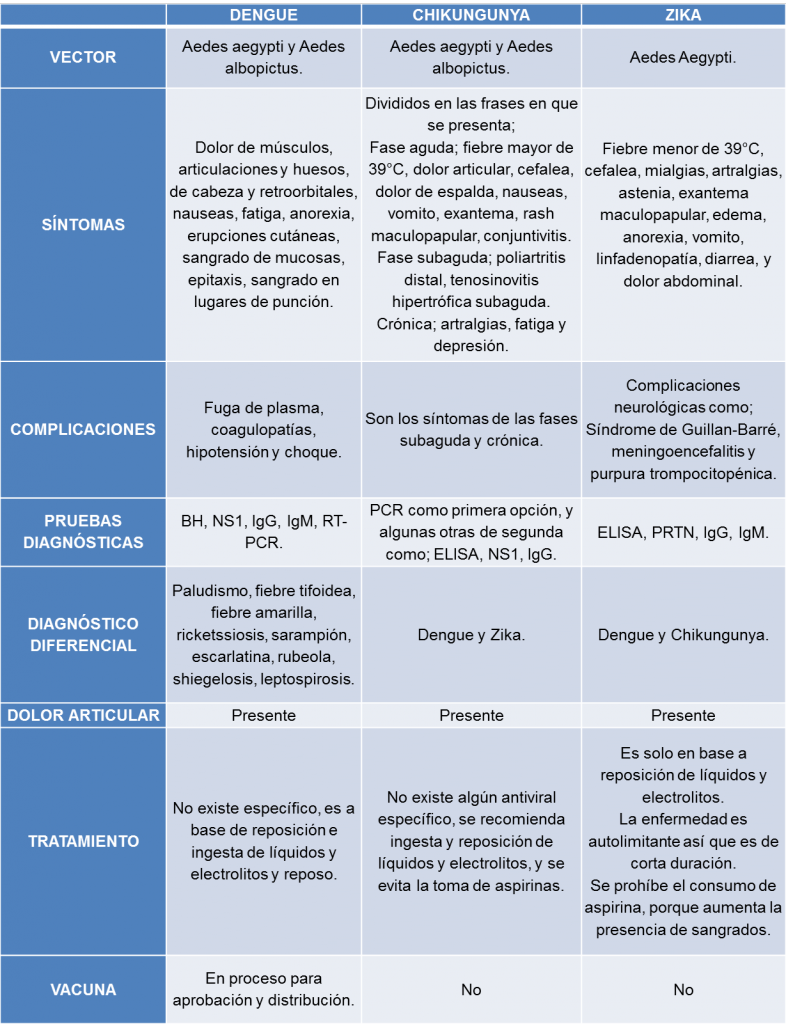
Los síntomas aparecen después de un periodo de incubación de 3 – 12 días luego de la picadura del vector. Esta sintomatología es muy similar a las de las enfermedades de Dengue y Chikungunya. Sin embargo, hay que poner atención en las diferencias (ver tabla adjunta a la nota), los síntomas agudos que se pueden presentar son:
- Fiebre menor de 39°C
- Cefalea (dolor de cabeza)
- Mialgias (dolor de músculos)
- Artralgias (dolor de articulaciones)
- Astenia (debilidad o fatiga)
- Erupción en la piel y protuberancias pequeñas caracterizados por ser de color rojizo
- Erupciones cutáneas pruriginosas (erupción que produce picazón y puede presentar ampollas)
- Edema (hinchazón por acumulación de líquidos en el cuerpo)
- Conjuntivitis purulenta (infección en el ojo caracterizada por la secreción de pus)
- Sensación pulsátil y dolorosa en el ojo y alrededor de éste
- Anorexia
- Vómitos
- Ganglios linfáticos hinchados y aumentados de tamaño
- Diarrea
- Dolor abdominal
El diagnóstico se lleva a cabo mediante diferentes pruebas serológicas, ya que se realizan según los días de evolución de la infección. Por ejemplo: antes de los 5 días pueden salir negativas; los que se hacen en los primeros 5-6 días son pruebas llamadas ELISA (ensayo por inmunoabsorción ligado a enzimas) y PRTN (prueba de neutralización mediante reducción en placa), en los cuales si los resultados son positivos se toma como prueba confirmatoria a la enfermedad; otro tipo de pruebas son IgM (inmunoglobulina M) e IgG (inmunoglobulina G) las cuales son positivas después del 6to día.
Existen algunas complicaciones, en las que se destacan las neurológicas y autoinmunes como lo son:
- Síndrome de Guilian-Barré: Enfermedad caracterizada por un conjunto de neuropatías, debilidad motora progresiva, disminución y ausencia de reflejos profundos, en la gran mayoría de los casos de este síndrome está relacionada con infecciones precedentes.
- Microcefalia: Sucede cuando el virus es transmitido de madre a hijo durante el periodo de gestación. Esta es una afección que tiene como resultado un tamaño menor de la cabeza y el cerebro en comparación a lo esperado.
- Meningoencefalitis: Es un grupo de enfermedades caracterizadas por una reacción inflamatoria en las meninges (meningitis), del parénquima cerebral (encefalitis) o de ambas.
- Púrpura trompocitopénica: Es un trastorno caracterizado por provocar sangrados y hematomas (moretones), debido a los niveles bajos de plaquetas. Son muy poco frecuentes, pero como fueron identificados en algunos brotes, así, no se descartan como complicaciones.
El tratamiento es solo a base de la reposición de líquidos y electrolitos y de sostén, debido a que la enfermedad es corta y auto limitada, es decir, que dura alrededor de 7 días. Durante este tiempo se presentan todos los síntomas, aunque también se recetan medicamentos para control de éstos. Los más prescritos son antihistamínicos y antipiréticos a excepción de aspirina (ácido acetilsalicílico), ya que se tiene conocimiento de que aumenta el riesgo de sangrados. Hasta el momento no existe tratamiento específico ni vacunas.
Se sabe que en todos los casos, estas enfermedades están relacionadas con el saneamiento del lugar en donde se vive y en los espacios cercanos a las comunidades, en donde los casos crecen y se reproduce el vector implicado en la enfermedad. También hay que tomar en cuenta si el lugar en donde se vive es categorizado como zona endémica, puesto que en estos lugares se presenta mayor probabilidad de padecer alguna de estas enfermedades.
Teniendo en cuenta que si se vive en alguna zona endémica, comenzaremos con algunos puntos que son indispensables para prevenir cualquier padecimiento;
- Saneamiento básico y mejoramiento de la vivienda. Limpiando patíos y jardines.
- Eliminación de larvas y criaderos. Con ovitrampas.
- Disminución de poblaciones de vectores. Fumigaciones en el tiempo correcto.
La prevención es basada en la eliminación de los criaderos o de los lugares que favorezcan la reproducción y el crecimiento del vector responsable de cualquiera de las tres enfermedades (Zika, Dengue y Chikungunya). Se debe estar al pendiente del bienestar básico para evitar riesgos y considerar las acciones correctas para disminuir o eliminar la presencia de vectores y reservorios.
Que las personas sepan identificar alguna enfermedad a tiempo es de suma importancia, ya que de esta manera se elimina cualquier criadero de animales vectoriales. Todas las enfermedades transmitidas por vector son totalmente prevenibles, lo único que falta es tener más relación con la población y que la información llegue a más lugares, para que de esta forma se disminuya la incidencia de estas enfermedades en México y en el mundo.
Revisores de la información: Marcia Ximena Tapia Escobar (Unidad de Patógenos Emergentes, Reemergentes y Vectores), Brenda Giselle Álvarez Rodríguez (Unidad de Investigación en Salud Pública) y Cassandra Saldaña Pineda (Unidad de Administración del Conocimiento).
Fuentes:
- Artículo; Respuesta autoinmune en individuos infectados por el virus Zika (raíz). Publicado: Enero-Marzo 2018.
- Diagnóstico diferencial entre Dengue, Zika y Chikungunya. Secretaria de Salud.
- Organización Mundial de la Salud, Informe sobre la Situación del Virus del Zika, febrero 2016.
- OPS- OMS. Guía para la vigilancia de la enfermedad por el virus Zika y sus complicaciones. 2016.
- Ministerio de Salud Presidencia de la Nación, Guía para la vigilancia integrada de la infección por virus del Zika y recomendaciones para el equipo de salud, Noviembre 2016. Págs.; 16-18.
- CDC, Centros para el Control y la Prevención de Enfermedades, Mayo 2019. https://www.cdc.gov/zika/es/symptoms/treatment.html
- Programa de acción: Enfermedades Transmitidas por Vector de la Subsecretaria de Prevención y Protección a la Salud. Publicado: 24 de junio 2019.
- CDC, Centros para el Control y la Prevención de Enfermedades, Áreas en Riesgo con Zika, mapa de los países donde hay riesgo de Zika